痤疮(专业版)
痤疮是由于黑头粉刺、白头粉刺、脓疱或囊肿的发展而形成的皮肤病,一般出现在脸部、胸部、上背部和肩部。这在青少年中最常见,但也可发生在成人身上。
英文名称:Acne,Acne Vulgaris,Blackheads,Whiteheads
定义
痤疮是由于黑头粉刺、白头粉刺、脓疱或囊肿的发展而形成的皮肤病,一般出现在脸部、胸部、上背部和肩部。这在青少年中最常见,但也可发生在成人身上。美国约有50%年龄在20-29岁女性发生痤疮,40-49岁则达到25%左右。痤疮大多与体内荷尔蒙变化有关。病因
死皮细胞和油脂通过毛孔流向皮肤表面,如果受阻或感染即可导致痤疮。导致痤疮的主要原因:
- 油脂分泌过多,形成皮脂。
- 皮脂和死皮细胞堵塞毛囊。
- 细菌感染,困在毛孔内和扩散引起红肿、囊肿。
- 激素变化大,雄激素过高。
可能使痤疮恶化的因素:
- 荷尔蒙:雄激素在青春期男孩和女孩活跃,导致皮脂腺增大、皮脂分泌多。怀孕、口服避孕药也可增加皮脂分泌。
- 某些药物,如含有皮质类固醇、睾酮或锂的药物。
- 饮食,精制淀粉类食品如面包、饼干和薯片,以及脱脂牛奶、巧克力等。
- 压力,精神紧张可以使痤疮恶化。
风险因素
增加痤疮几率的因素包括如下:- 激素水平的变化:
- 青春期
- 怀孕
- 月经前的时间
- 家族有关病史
- 精神压力
- 某些化妆品,特别是油脂型的。
症状
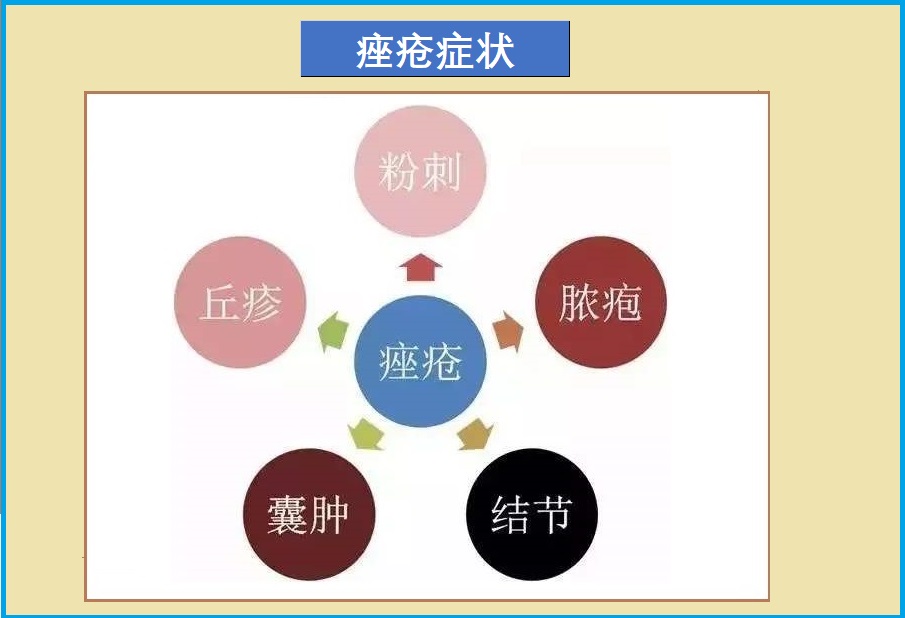
痤疮症状因人而异,从轻微到严重不等,包括如下:- 皮肤油脂过多
- 黑头粉刺
- 白头粉刺
- 丘疹:小、粉红突起
- 青春痘:发炎,充满脓液、红底
- 结节:大、疼痛,在皮肤深层内的固体肿块
- 囊肿:深、发炎,充满脓液的肿块,可引起疼痛和疤痕
疗法
痤疮需要组合治疗。大多数治疗可能需要几个星期才能见效。此外,恢复期间调整治疗方法也很常见。疗法选项可包括如下:
调整饮食与生活方式
- 限制高糖、蛋白和脂肪饮食,以免增加雄激素水平。
- 健康均衡饮食,富含蔬菜、水果和全谷类食物等。
- 学会和运用压力管理,努力保持心情愉快。
- 每天两次用温和的清洁剂或凝胶轻轻地冲洗患处。
营养与草本综合干预
以下是基于循证医学和循证营养学有关文献综合的结果。
有助于防控痤疮营养和草本补充剂,主要包括如下:
1.欧米伽3脂肪酸(EPA):
补充鱼油治疗痤疮的理由源于观察到,习惯性饮食主要由油性鱼类组成的人痤疮的总体发病率较低1,2。一项针对93名痤疮患者的研究表明,与那些遵循其他饮食模式的人相比,地中海饮食(一种富含ω-3脂肪酸的植物性饮食)的人更不容易患痤疮2。
在一项临床试验中,13名炎症性痤疮患者每天服用930mg ω-3脂肪酸(EPA)、持续12周,一些受试者在治疗后痤疮严重程度略有改善1。一项针对5名轻度至中度痤疮受试者的小规模试验表明,每天1000mg EPA治疗两个月,可减少炎症和痤疮病变总数3。
2.锌:
锌是一种矿物质,具有多种特性,有可能缓解痤疮。例如,它具有抗炎和抗氧化作用,对痤疮杆菌具有抑制作用;可调节免疫系统,并减少皮脂的产生4-6。锌似乎也可以补充一些抗生素治疗痤疮6。一项针对94名受试者的研究发现,与轻度至中度痤疮患者相比,重度痤疮患者的血浆锌水平显著降低7。
一项针对37名患有中度和重度痤疮的受试者的双盲试验将锌与四环素抗生素进行了比较;这两种治疗都将痤疮的严重程度降低了约70%8。另一项针对56名痤疮患者的安慰剂对照双盲试验表明,锌对痤疮病变计数有显著影响。在该试验中,与服用安慰剂的27名受试者相比,29名每天接受600mg硫酸锌治疗的受试者在治疗12周后痤疮病变计数显著减少9。
在一项前瞻性开放标签试验中,48名轻度至中度痤疮患者被给予三剂75mg蛋氨酸结合锌复合物(含有15mg元素锌)和抗氧化剂,为期三个月。研究人员注意到79%的受试者的病变数量显著减少10。在另一项开放标签试验中,30名患有炎症性痤疮的受试者每天服用30mg元素锌,持续60天。在试验的第30天,病变显著减少,并且这种减少在试验结束时更加明显。作为同一研究的一部分,发现锌在细胞培养中降低痤疮假单胞菌对红霉素的抗性11。
锌添加到治疗痤疮的局部溶液中也很有效。每天两次施用1.2%乙酸锌和4%红霉素的溶液导致12周后痤疮病变计数减少64%以上12。在一项针对246名轻度至中度痤疮患者的随机、观察者盲效试验中,1%克林霉素/锌凝胶每天使用一到两次,与1%克林霉素洗剂同样安全有效。两种药物均使用16周13。在局部制剂中添加锌似乎也会减少可能包括的其他活性化合物(如抗生素)的全身吸收。这可能会降低系统副作用的风险,并增加抗生素分子的局部可用性14。
3.茶树叶油:
茶树油来源于互叶千层植物,含有具有抗菌和抗炎特性的萜类化合物15。萜类调节NF-κB的信号传导,NF-κB是炎症信号传导的主要介质16。
在一项针对60名轻度至中度痤疮患者的随机试验中,与安慰剂组相比,治疗组(30人)局部使用5%茶树油凝胶45天,总病变数和痤疮严重程度显著降低17。在另一项单盲试验中,124名轻度至中度痤疮受试者被随机分配到5%局部茶树油凝胶或5%过氧化苯甲酰中,结果表明,这两种制剂都显著减少了总损伤数,茶树制剂引起的副作用略少18。
4.乳铁蛋白:
乳铁蛋白是一种具有抗菌和抗炎作用的蛋白质,是先天免疫系统的组成部分,存在于牛奶等天然产品中。在一项针对39名痤疮受试者的试验中,在8周内每天服用两次乳铁蛋白片,导致近77%的受试者痤疮病变数量显著减少19。在一项安慰剂对照随机试验中,18名受试者每天接受200mg乳铁蛋白;仅乳铁蛋白组痤疮病变明显减少。有趣的是,与安慰剂组相比,乳铁蛋白组的皮脂水平也下降了31%20。
5.烟酰胺:
烟酰胺是一种衍生自烟酸(维生素B3)的化合物21。它已被证明在皮肤内发挥抗炎作用。在一项针对65名受试者的随机对照临床试验中,5%烟酰胺与2%克林霉素(均为外用制剂)在降低痤疮严重程度评分方面的表现相当22。在一项针对235名受试者的临床试验中,作为一种每天1至4次600mg的膳食补充剂(与壬二酸、铜、叶酸、吡哆醇和锌联合使用),经过8周的治疗后,其症状减轻了80%以上。这是一项开放标签试验,将烟酰胺补充剂与受试者现有的痤疮药物进行比较。受试者报告称,烟酰胺成功地显著减少了痤疮病变数量并改善了外观23。
在日本的一项检查皮脂生成的双盲安慰剂对照试验中,50名受试者每天局部使用2%烟酰胺保湿剂,50名接受安慰剂。治疗两周后,与安慰剂组相比,烟酰胺组的皮脂生成显著减少24。一项单独的随机、双盲多中心试验比较了4%烟酰胺乳液和1%克林霉素制剂,这两种制剂都作为局部制剂每天使用。烟酰胺制剂在安全性、耐受性和疗效方面被发现是优越的25。
6.维生素A:
维生素A治疗痤疮的疗效证据不一26。支持维生素A在治疗痤疮中的作用的研究结果表明,维生素A可以减少痤疮引起的炎症27。此外,与无痤疮对照组相比,痤疮患者的皮肤28和血浆29中的维生素A水平显著较低。
一些较早的证据表明口服维生素A对痤疮有效,但依赖于非常高的剂量,今天通常不推荐29-31。另一方面,一项针对211名痤疮患者的试验发现,与安慰剂或标准治疗相比,局部维生素A治疗8周会有所改善32。
7.维生素E:
维生素E(生育酚)通常对皮肤健康很重要,这种抗氧化剂的缺乏与痤疮的严重程度增加有关7。异维甲酸治疗的副作用可能导致维生素E流失;因此,服用这种药物的人最好补充维生素E33。
8.芦荟:
芦荟提取物经常用于皮肤治疗,主要用于缓解轻微烧伤或刺激34。在一项针对60名轻度至中度痤疮患者的随机、双盲试验中,经过8周的治疗后,含有50%芦荟和0.05%维甲酸的局部凝胶比单独使用0.05%维甲酸更有效地减少了粉刺和炎症病变。含有芦荟凝胶的副作用也显著减少了发红35。
9.伏牛:
伏牛(Barberry)主要活性成分是黄连素,具有抗炎和抗菌特性,可以减少皮脂的产生。在一项小规模试验中,25名患者每天服用含有600mg伏牛提取物的口服胶囊,并将其痤疮症状的变化与24名服用安慰剂的类似受试者进行比较。接受伏牛四周的受试者的痤疮病变计数和痤疮严重程度得分的平均值分别减少了44%36。
尽管黄连素已在人体临床试验中进行了研究,并被证明具有多种代谢益处,但在某些临床前研究的基础上,人们对长期使用黄连素提出了担忧37,38。一些证据表明,长期使用黄连素,尤其是高剂量使用,可能会损害特定类型细胞中细胞代谢的特定方面。这项临床前研究的意义尚待长期人体临床试验确定,因此一般建议黄连素不宜长期服用。
10.绿茶:
绿茶及其活性成分儿茶素(EGCG)通过NF-κB与炎症反应调节有关39,40。绿茶提取物的局部应用可能具有治疗痤疮的潜力41。在一项单盲随机试验中,每组20名受试者比较2%的茶洗液,茶制剂显著减少了痤疮受试者的炎症损伤42。另一项针对20名受试者的单向试验显示,茶制剂对痤疮严重程度和病变计数有显著影响43,受试者每天两次,持续六周。
11.穆库尔树脂:
穆库尔树脂(Guggulipid)是一种基于脂质的分子,也称为没药甾酮(Guggulsterone)。据了解,其可调节体内其他基于脂质的物质的产生,包括皮脂44,45。在一项试验中,20名患有痤疮的受试者被分配给25mg的没药甾酮或500mg的四环素。这两种药物每天服用两次,持续3个月,两组痤疮病变的减少程度相当46。
12.海藻:
从各种海藻(Seaweed Extracts)中分离的提取物最近作为一种皮肤治疗方法引起了人们的兴趣。有证据表明,与锌相连的海藻寡糖分子可以显著减少皮脂的产生47。此外,一些物种显示出抗炎和抗菌活性48。一项双盲试验比较了30名受试者使用含有0.1%吡咯烷酮锌的海藻衍生低聚糖与使用对照(非活性)制剂的同等数量的受试者。仅“海藻”组的病变显著减少49。
更多内容可点击其个性化综合干预方案如下:
- 痤疮防控要略(降低皮脂分泌)
- 痤疮防控要略(减少毛囊感染)
- 痤疮防控要略(缓解症状)
- 痤疮防控要略(抑制炎症活性)
- 痤疮防控要略(防止复发)
- 女性痤疮防控(青少年)
- 女性痤疮防控(成人)
- 男性痤疮防控(青少年)
- 男性痤疮防控(成人)
以及参阅本网如下专文了解更多有关内容:
医疗干预
医生可能推荐如下常规药物治疗:
- 非处方外用药物,如清洁剂、霜剂、洗剂和凝胶,以减少毛孔中的油和/或细菌。
- 处方外用抗生素或类视黄醇,以减少毛孔中的油和细菌。
- 口服抗生素,以控制毛孔中的细菌数量。
- 控制某些激素水平的药物。
- 口服类视黄醇/维甲酸(Retinoids)以减少油腺的大小,这种药物仅用于严重的囊性痤疮病例。
- 需要跟踪和经常性检查,防止潜在的并发症。
- 怀孕或准备怀孕的妇女禁止服用,以防止严重的出生缺陷风险
自我护理
减少痤疮刺激的方法,包括如下:
- 用温和的肥皂和温水清洗脸部以清除多余的油,每天不要超过两次。反复洗涤会使痤疮更糟。
- 在使用任何乳液之前,保持脸部干燥。
- 不要挑或挤压粉刺。
- 使用乳液、肥皂和化妆品,产品标签为非致粉刺型的,这样不会引起堵塞毛孔。
- 仅按指示使用痤疮外部治疗药,频繁使用可能会使病情恶化。
- 控制情绪和压力,因为它们也会触发或加重痤疮。
- 特别注意防晒。有些药物使用后,可引起皮肤对太阳更敏感。
预防
痤疮不是由不适当的卫生导致,而是由身体生理过程的变化引起的,因此难以预防。
参考文献:
1. Khayef G et al. Effects of fish oil supplementation on inflammatory acne. Lipids in health and disease. 2012;11:165.
2. Skroza N et al. Mediterranean diet and familial dysmetabolism as factors influencing the development of acne. Scandinavian journal of public health. Jul 2012;40(5):466-474.
3. Rubin MG et al. Acne vulgaris, mental health and omega-3 fatty acids: a report of cases. Lipids in health and disease. 2008 Oct 13:7:36.
4. Brocard A et al. Innate immunity: a crucial target for zinc in the treatment of inflammatory dermatosis. Journal of the European Academy of Dermatology and Venereology: JEADV. Oct 2011;25(10):1146-1152.
5. Brandt S. The clinical effects of zinc as a topical or oral agent on the clinical response and pathophysiologic mechanisms of acne: a systematic review of the literature. Journal of drugs in dermatology: JDD. May 2013;12(5):542-545.
6. Iinuma K et al. Susceptibility of Propionibacterium acnes isolated from patients with acne vulgaris to zinc ascorbate and antibiotics. Clin Cosmet Investig Dermatol. 2011;4:161-165.
7. Ozuguz P et al. Evaluation of serum vitamins A and E and zinc levels according to the severity of acne vulgaris. Cutaneous and ocular toxicology. 2014 Jun;33(2):99-102.
8. Michaelsson G et al. A double-blind study of the effect of zinc and oxytetracycline in acne vulgaris. The British journal of dermatology. Nov 1977;97(5):561-566.
9. Verma KC et al. Oral zinc sulphate therapy in acne vulgaris: a double-blind trial. Acta dermato-venereologica. 1980;60(4):337-340.
10. Sardana K et al. An observational study of methionine-bound zinc with antioxidants for mild to moderate acne vulgaris. Dermatologic therapy. Jul-Aug 2010;23(4):411-418.
11. Dreno B et al. Effect of zinc gluconate on propionibacterium acnes resistance to erythromycin in patients with inflammatory acne: in vitro and in vivo study. Eur J Dermatol. 2005 May-Jun;15(3):152-5.
12. Langner A et al. A randomized, single-blind comparison of topical clindamycin + benzoyl peroxide (Duac) and erythromycin + zinc acetate (Zineryt) in the treatment of mild to moderate facial acne vulgaris. Journal of the European Academy of Dermatology and Venereology: JEADV. Mar 2007;21(3):311-319.
13. Cunliffe WJ et al. An observer-blind parallel-group, randomized, multicentre clinical and microbiological study of a topical clindamycin/zinc gel and a topical clindamycin lotion in patients with mild/moderate acne. The Journal of dermatological treatment. 2005;16(4):213-218.
14. Chassard D et al. A single centre, open-label, cross-over study of pharmacokinetics comparing topical zinc/clindamycin gel (Zindaclin) and topical clindamycin lotion (Dalacin T) in subjects with mild to moderate acne. The Journal of dermatological treatment. 2006;17(3):154-157.
15. Pazyar N et al. A review of applications of tea tree oil in dermatology. International journal of dermatology. Jul 2013;52(7):784-790.
16. de las Heras B et al. Molecular basis of the anti-inflammatory effects of terpenoids. Inflammation & allergy drug targets. Mar 2009;8(1):28-39.
17. Enshaieh S et al. The efficacy of 5% topical tea tree oil gel in mild to moderate acne vulgaris: a randomized, double-blind placebo-controlled study. Indian journal of dermatology, venereology and leprology. Jan-Feb 2007;73(1):22-25.
18. Bassett IB et al. A comparative study of tea-tree oil versus benzoylperoxide in the treatment of acne. The Medical journal of Australia. Oct 15 1990;153(8):455-458.
19. Mueller EA et al. Efficacy and tolerability of oral lactoferrin supplementation in mild to moderate acne vulgaris: an exploratory study. Current medical research and opinion. Apr 2011;27(4):793-797.
20. Kim J et al. Dietary effect of lactoferrin-enriched fermented milk on skin surface lipid and clinical improvement of acne vulgaris. Nutrition (Burbank, Los Angeles County, Calif.). Sep 2010;26(9):902-909.
21. Surjana D et al. Nicotinamide in dermatology and photoprotection. Skinmed. Nov-Dec 2011;9(6):360-365.
22. Shahmoradi Z et al. Comparison of topical 5% nicotinamid gel versus 2% clindamycin gel in the treatment of the mild-moderate acne vulgaris: A double-blinded randomized clinical trial. Journal of research in medical sciences : the official journal of Isfahan University of Medical Sciences. Feb 2013;18(2):115-117.
23. Shalita AR et al. Inflammatory acne management with a novel prescription dietary supplement. Journal of drugs in dermatology: JDD. Dec 2012;11(12):1428-1433.
24. Draelos ZA et al. The effect of 2% niacinamide on facial sebum production. KJ Cosmet Laser Ther. 2006 Jun;8(2):96-101.
25. Morganti P et al. Topical clindamycin 1% vs. linoleic acid-rich phosphatidylcholine and nicotinamide 4% in the treatment of acne: a multicentre-randomized trial. International journal of cosmetic science. Oct 2011;33(5):467-476.
26. Melnik BC. The role of transcription factor FoxO1 in the pathogenesis of acne vulgaris and the mode of isotretinoin action. Giornale italiano di dermatologia e venereologia : organo ufficiale, Societa italiana di dermatologia e sifilografia. Oct 2010;145(5):559-571.
27. Agak GW et al. Propionibacterium Acnes Induces an Interleukin-17 Response in Acne Vulgaris that is Regulated by Vitamin A and Vitamin D. The Journal of investigative dermatology. 2014 Feb;134(2):366-373.
28. Rollman O et al. Vitamin A in skin and serum--studies of acne vulgaris, atopic dermatitis, ichthyosis vulgaris and lichen planus. The British journal of dermatology. Oct 1985;113(4):405-413.
29. Labadarios D et al. Vitamin A in acne vulgaris. Clinical and experimental dermatology. Nov 1987;12(6):432-436.
30. Kligman AM et al. Oral vitamin A in acne vulgaris. Preliminary report. International journal of dermatology. May 1981;20(4):278-285.
31. Michaelsson G et al. Effects of oral zinc and vitamin A in acne. Archives of dermatology. Jan 1977;113(1):31-36.
32. Gandola M et al. Topical vitamin A acid in the treatment of acne vulgaris (a controlled multicenter trial). Archives for dermatological research. Archiv fur dermatologische Forschung. Apr 21 1976;255(2):129-138.
33. Akturk AS et al. Effects of isotretinoin on serum vitamin E levels in patients with acne. International journal of dermatology. Mar 2013;52(3):363-366.
34. Surjushe A et al. Aloe vera: a short review. Indian J Dermatol. 2008;53(4):163-6.
35. Hajheydari Z et al. Effect of Aloe vera topical gel combined with tretinoin in treatment of mild and moderate acne vulgaris: a randomized, double-blind, prospective trial. The Journal of dermatological treatment. 2014 Apr;25(2):123-9.
36. Fouladi RF. Aqueous extract of dried fruit of Berberis vulgaris L. in acne vulgaris, a clinical trial. Journal of dietary supplements. Dec 2012;9(4):253-261.
37. Kysenius K et al. Mitochondria and NMDA receptor-dependent toxicity of berberine sensitizes neurons to glutamate and rotenone injury. PloS one. 2014;9(9):e107129.
38. Mikes V et al. Interaction of fluorescent berberine alkyl derivatives with respiratory chain of rat liver mitochondria. Journal of bioenergetics and biomembranes. 1985;17(1):23-32.
39. Yang F et al. Green tea polyphenols block endotoxin-induced tumor necrosis factor-production and lethality in a murine model. J Nutr. 1998 Dec;128(12):2334-40.
40. Reuter J et al. Botanicals in dermatology: an evidence-based review. American journal of clinical dermatology. 2010;11(4):247-267.
41. Pazyar N et al. Green tea in dermatology. Skinmed. Nov-Dec 2012;10(6):352-355.
42. Sharquie KE et al. Topical therapy of acne vulgaris using 2% tea lotion in comparison with 5% zinc sulphate solution. Saudi medical journal. Dec 2008;29(12):1757-1761.
43. Elsaie ML et al. The efficacy of topical 2% green tea lotion in mild-to-moderate acne vulgaris. Journal of drugs in dermatology: JDD. Apr 2009;8(4):358-364.
44. Bajor JS et al. (1997). U.S. Patent No. 5960948 A. Washington, DC: U.S. Patent and Trademark Office. http://www.google.com/patents/US5690948
45. Ulbricht C et al. Guggul for hyperlipidemia: a review by the Natural Standard Research Collaboration. Complementary therapies in medicine. Dec 2005;13(4):279-290.
46. Thappa DM et al. Nodulocystic acne: oral gugulipid versus tetracycline. The Journal of dermatology. Oct 1994;21(10):729-731.
47. Ruxton CH et al. A novel topical ingredient derived from seaweed significantly reduces symptoms of acne vulgaris: a general literature review. Journal of cosmetic science. May-Jun 2013;64(3):219-226.
48. Choi JS et al. In vitro antibacterial and anti-inflammatory properties of seaweed extracts against acne inducing bacteria, Propionibacterium acnes. Journal of environmental biology / Academy of Environmental Biology, India. May 2011;32(3):313-318.
49. Capitanio B et al. Randomized controlled study of a cosmetic treatment for mild acne. Clinical and experimental dermatology. Jun 2012;37(4):346-349.
参考来源:
美国梅奥诊所
www.mayoclinic.org
美国痤疮资源信息在线网
http://www.acne-resource.org
美国皮肤病学会
http://www.aad.org
美国国立卫生研究院公众健康网
www.medlineplu.gov
加拿大皮肤病协会
http://www.dermatology.ca
免责声明和安全信息
- 本信息(包括任何附带资料)不是为了取代医生或有关合格从业人士的建议或忠告。
- 任何人如果想要对本文涉及的药物、饮食、运动或其他生活方式的使用、或改变调整,以预防或治疗某一特定健康状况或疾病,应首先咨询医生或有关合格从业人士,并获得他/她们的许可。妊娠和哺乳妇女在使用本网站任何内容前,尤其应征求医生的意见。
- 除非另有说明,本网站所述内容仅适用于成人。
- 本网站所推荐的任何产品,消费者应该以实际的产品标签内容为准,尤其应关注重要的安全信息以及产品最新信息,包括剂量、使用方法和禁忌症等。
- 由于循证医学研究、文献及有关产品处于不断的变化中,本网站工作人员将尽力更新。
- 本网站不能保证所载文章内容、综合干预方案以及相关成分或产品述及的健康益处,也不承担任何责任。

